ד"ר מילטון סאוטה, המנהל את תוכנית השתלות ריאה במרכז רפואי שיבא תל השומר, מספר על ההחלטה לעלות מברזיל ארצה לפני עשרות שנים, על השתלת הריאות הראשונה שהוא ביצע, ועל האושר להעניק לחולים חיים חדשים. ריאיון אישי

על פניו, ד"ר מילטון סאוטה, המבוגר ומבעלי הניסיון הרב ביותר בקרב מנתחי החזה ומשתילי הריאה בישראל, היה יכול לבנות קריירה מפוארת בברזיל, בה נולד ולמד. שם, כרופא צעיר, הוא אפילו ניהל את האגף הכירורגי בבית החולים הציבורי הגדול ביותר בעירו עם 1,500 מיטות. ברזיל תמיד הייתה מעצמה בתחום כירורגיית חזה. משנות ה-40 היא הייתה המובילה בניתוחי שחפת, ניתוחי לב, וגם הייתה מהראשונות בניתוחי לב בתינוקות. חברו, פרופסור אדיב ג'טן, שגם כיהן בברזיל פעמיים כשר בריאות, פיתח טכניקה של תיקון מומים בלבבות של תינוקות, וכיום כ-500,000 איש חיים בזכות הטכניקה הזו. מילטון סאוטה, בתום לימודי הרפואה שלו, נכנס לתוך החבורה הזו. אחד המנטורים שלו בהתמחות היה פרופסור ג'סה טישרה, אחד המנתחים הכי חשובים בעולם ברפואת חזה בשנים 1960-1980. אף שעתידו הרפואי כמנתח בברזיל היה נראה מובטח, אחרי 15 שנה כרופא ומנתח בבית חולים מוביל בברזיל, קיבלו מילטון ואשתו גולדי החלטה שהם חייבים להבטיח לשלושת ילדיהם חינוך יהודי כמו שצריך. הוצעה לו משרה מכובדת בבית החולים אלברט איינשטיין בסאן פאולו, אחד הטובים והמוערכים בעולם והכי חשוב בדרום אמריקה. בסאן פאולו יש גם קהילה יהודית גדולה, וההתאקלמות שם בהחלט באה בחשבון. אלא שד"ר סאוטה ואשתו החליטו שאם יימצא 'סידור עבודה' מתקבל על הדעת בישראל, זו צריכה להיות האופציה המועדפת כשעתיד הילדים לנגד עיניהם. בברזיל ההתבוללות גדולה, וזה אומר הכל. ד"ר סאוטה החליט, בדק, הציץ – ומאז הוא כאן. מציל חיים, והמון. תושב פתח תקווה, נשוי לגולדי, להם שלושה ילדים ומספר נכדים.
ההחלטה לעלות ארצה
ארגון אמריקאי בשם 'תהילה' עסק במציאת מקומות עבודה בישראל לאנשים דתיים בחו"ל שרוצים לעשות עלייה. פניתי אליהם, והם סידרו לי פגישות עם נציגי שישה בתי החולים בישראל שהיו להם מחלקות כירורגיית חזה. ראיתי את רמת כירורגיית החזה בארץ בזמנו (ב-1989) והבנתי שיש לי מה לתרום. אמרתי לעצמי – יש לי פה אפשרות להוכיח עצמי, להתפתח ואף לפתח את התחום. מבין האפשרויות, בחרתי בהצעה שנתן לי פרופ' גדעון מרין, בזמנו מנהל מחלקת ניתוחי לב וחזה בבית חולים כרמל בחיפה, שהציע לי לעבוד מייד כמנהל היחידה לניתוחי חזה. חזרתי לארבעה חודשים לברזיל לארגן את העלייה ארצה.
ומה מצאת, כשהגעתם?
למרות שהייתה כבר טכנולוגיה, כמו CT ו-MRI, אנחנו מדברים על שנת 1989. הדברים עדיין היו בחיתולים. לתחום הכירורגיה של הריאות, שזה התחום העיקרי שלי, היה באמת לאן לשאוף ולאן להתקדם.
עבדתי בבי"ח 'כרמל' במשך 11 שנה. בשנת 1993, התחלתי שם את התוכנית לניתוחי ריאות בטכניקה זהיר פולשני. כשהגעתי לבי"ח 'בילינסון' בשנת 2000 וקיבלתי את ניהול מחלקת כירורגיית חזה, האצנו את התוכנית להשתלות ריאה. השתלת ריאה זו עבודת צוות מורכבת הכוללת מנתחים, רופאי ריאות, מרדימים, פיזיותרפיסטים, עובדת סוציאלית, דיאטניות, צוות טיפול נמרץ ועוד. התוכנית התחילה בארץ עם המון כוח. בשנה הראשונה שלנו בבילינסון כבר ביצענו 25 השתלות ריאה. הגענו לשיא שלנו ב-2017 – עם 57 השתלות. סך הכל ב-20 השנים שעבדתי בבילינסון, היינו המחלקה היחידה מחוץ לארה"ב ואירופה שביצעה יותר מ-50 השתלות בשנה. במונחים של אירופה, אנחנו היינו נספרים שם בין חמשת בתי החולים עם מספר ההשתלות הרב ביותר.
כמה חולים בישראל ממתינים להשתלת ריאה?
כיום מחכים בישראל להשתלת ריאה כ-230 חולים. הרוב המוחלט של ההשתלות הוא במבוגרים. בילדים מחלת ה-CF מקבלת טיפול מצוין, כך שהיום זה נדיר שצעיר מגיע להשתלה עקב כך.
מהו משך ההמתנה להשתלה בישראל?
הזמן הממוצע הוא כשנה וחצי, אבל יכול להיות גם ימים ספורים. תלוי, כמובן, במצב החולה ובהימצאות תורם מתאים.
במשך שנים ארוכות הייתה לך משרה בכירה ב'בילינסון'. מדוע עברת לבי"ח 'שיבא'?
הצוות ב'בילינסון' היה צוות מצוין. עשינו עבודה נהדרת, ניתוחים חדשים, ביצענו הרבה השתלות עם אחוזי הצלחה מרשימים, ופרסמנו המון מאמרים מהקבוצה שלנו. כאשר הגעתי לגיל 67, גיל הפרישה מקופ"ח 'כללית', הרגשתי שטרם מיציתי את הקריירה שלי ושיש לי עוד הרבה רצון וכוח ב"ה לרפא אנשים.
כיום יש בארץ 17 מחלקות כירורגיית חזה. הרבה מהמנהלים והעובדים שם הם תלמידיי, ב"ה. אני יכול להגיד בסיפוק, שנכון להיום אני כירורג החזה הכי מבוגר שעדיין עובד בישראל.
ב-1 בינואר 2020 התחלתי את התפקיד החדש שלי בבית חולים תל השומר, כראש תוכנית השתלות הריאה. את תוכנית השתלות הריאה ב'שיבא' בניתי יחד עם ההנהלה של בית החולים. עוד לפני שהגעתי אליהם, היה להם חזון לפתח את נושא השתלות הריאה.
מה כל כך מושך בזה?
הרבה בתי חולים שואפים לבצע השתלות איברים, מכמה סיבות: הראשונה – זה נחשב יוקרתי. בין השאר, זה מצביע על רמה גבוהה של הצוות הרפואי; שנית – זה מאפשר לקדם מחקר ופרסומים הן בעיתונים הרפואיים והן במדיה; סיבה שלישית והכי משמעותית עבורי – השתלת ריאות מאפשרת לי ככירורג חזה, שרוב עבודתו היא אונקולוגיה וכריתה של חלקים חולים של ריאות, לתת משהו בריא לחולה. לראות מישהו שבא אליך על כיסא גלגלים עם חמצן, ואחרי כמה חודשים אתה פוגש אותו רוקד בחתונה – זה אחד הדברים המרגשים והמספקים עבורי כרופא.
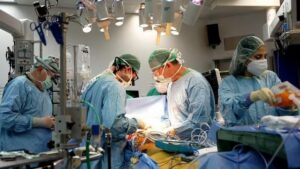
לצורך קידום הקמת תוכנית ההשתלות בשיבא יצאה משלחת מהנהלת שיבא לטורונטו, שם קיים המרכז הכי גדול בעולם להשתלות ריאה. היה לי איתם קשר מצוין, מקצועית ואישית. מנהל ההשתלות שם הוא הנכד של הגבאי בבית הכנסת שבו התפללתי בברזיל, ככה שהיינו קרובים. במסע שלנו לטורונטו, שיבא הצליחו לגייס רופא ריאות קלינאי, ד"ר לירן לוי, שלאחר ההשתלמות נשאר לעבוד שם כרופא מומחה בהשתלות ריאה, אבל באמת רצה לחזור ארצה. גם הבאנו מרדים מארה"ב עם ניסיון רב בהשתלות ריאה, ובדצמבר 2019 הבאנו לסמינריון בשיבא את שבעת משתילי הריאה הטובים בעולם להרצות בפני הפורום שלנו. כדי להיות ערוכים בצורה המיטבית, בפברואר 2020 שיבא שלחה משלחת של 16 אנשי צוות להשתלמות של חודש ימים בבית החולים המוביל בטורונטו – עובדת סוציאלית, פיזיותרפיסטית, מרדימים, מפעילי מכונת אקמו, טיפול נמרץ, כל מי שקשור להשתלות ריאה.
"השתלת ריאות מאפשרת לי ככירורג חזה, לתת משהו בריא לחולה. לראות מישהו שבא אליך על כיסא גלגלים עם חמצן, ואחרי כמה חודשים אתה פוגש אותו רוקד בחתונה – זה אחד הדברים המרגשים והמספקים עבורי כרופא"
כיצד התמודדתם עם נזקי הקורונה?
את הקריירה שלי בשיבא התחלתי עם פרוץ הקורונה. המון חולים נזקקו לטיפול. אז הופיע שחקן חדש ששינה את המהלך – האקמו. מכונת לב-ריאה חוץ גופית. מאות חולים בכל הארץ חוברו למכונה. נכון שלא כולם שרדו, אבל הרבה מהם כן, ומה שכמעט ודאי הוא שאלמלא הטיפול במכונה הזו – הם לא היו שורדים. היות שראינו שהאקמו מציל הרבה חיים, נכנסו ללמוד עליו לעומק. עד אז הייתה הבנה שחולה שיחובר לאקמו יותר משבועיים, הוא לא ישרוד, ולכן חולה במצב שיחייב חיבור לטווח ארוך – חבל לחבר אותו. ואז גילינו שהיינו ביה"ח השלישי בעולם שהשתיל חולה קורונה. המקרה הראשון שלנו היה בפברואר 2021. מאז הושתלו בכל העולם 214 חולי קורונה. השני היה כבר על אקמו 4 חודשים, ולא נפטר מזיהום או מסיבוכים. אחת המטופלות שלנו, חולה בת 23, הייתה מחוברת 190 יום למכונת לב-ריאה והושתלה, ונותקה ממנה כעבור 3 ימים בלבד מההשתלה. למדנו איך לשמור על החולים כשהם מחוברים לאקמו, ושכללנו את המכשיר עצמו, כך שמאפשר לחולים שזקוקים להשתלה לבצע פעילות גופנית מבוקרת, בהכרה מלאה ועוד.
איך קובעים מי זכאי להשתלה?
מרכז ההשתלות של משרד הבריאות הוא שמנהל את הרשימה. הוא גם זה שקובע את הקריטריונים לזכאות. כמובן שסוג הדם של התורם והגובה הם מבחן ראשון להתאמה לזה של המושתל. עד שנת 2007 הקריטריון לזכאות היה ותק הבקשה להשתלה. כך היה מקובל בכל העולם. עד שבמשרד הבריאות האמריקני הבינו שבדרך זו מתים חולים בהמתנה, שניתן היה להצילם, ולכן קבעו רשימה של קריטריונים עם ניקוד לכל אחד מהם, ומי שמקבל את הניקוד הגבוה ביותר עולה לראש הרשימה. אגב, הניקוד יכול להשתנות בכל 3 חודשים בגלל התפתחויות במחלות הכרוניות של החולים.
מלחמת 'חרבות ברזל' פגשה אתכם?
בשבעת הימים הראשונים של המלחמה, כמעט שלא עשינו דבר שקשור אליה. כמעט כל העומס של פצועים הגיע ל'סורוקה' ול'ברזילי'. מרבית הפציעות חייבו טיפולים של קטיעות, פלסטיקה וכדומה, כמעט ללא נגיעה בבעיות חזה.
ואז, יום אחד, בדצמבר 2023, הגיע לסורוקה חייל בן 23, מפקד טנק, שהיה חלק מצוות טנק שחטף טיל RPG. בהסתכלות חיצונית על גוף החייל, לא ניכרה עליו פגיעה, אבל מההדף העצום שהיה בתוך הטנק, כמו גם משאיפת עשן של כימיקלים ותרכובות לא מוכרות מהטיל שפגע בטנק, נגרמה לו פגיעה קשה בריאות. הוא טופל בסורוקה, שם אושפז במצב אנוש מורדם ומונשם. לאחר שמצבו הידרדר עוד יותר בשל כשל ריאתי קשה, הוא חובר למכשיר אקמו, המחליף את פעולות הלב והריאות, אך גם זה לא עזר להתאוששות הריאות. ההבנה הייתה שיש להשתיל לו ריאות, חרף מצבו המאוד מורכב – משהו שטרם נוסה בעולם. כך, לאחר 4 וחצי חודשים שהוא אושפז וטופל בסורוקה, העבירו אותו אלינו לשיבא להשתלה מאתגרת במיוחד. שבוע אחרי שהוא הגיע לשיבא, נמצאה תרומה מתאימה. עבדנו 10 שעות רצופות בניתוח המורכב הזה, שב"ה הסתיים בהצלחה, ובסופה נותק החייל ממכונת האקמו, בהמשך עבר לשיקום, ואח"כ חזר לחיים בחיק משפחתו.
אחרי זה קיבלנו עוד חייל, עם פגיעה שונה לגמרי. הוא היה נהג טנק, ונשאר 45 דקות בתוך הטנק הבוער עד שהצליחו להוציא אותו. הוא יצא משם עם כוויות מרובות, והגיע לסורוקה. חודש וחצי הוא טופל בסורוקה בדרכים המקובלות, אבל הישועה טרם הגיעה. אחרי יותר מחודש שהוא היה מונשם, מצבו המשיך להידרדר, והיו חייבים לחבר אותו למכונת אקמו. באפריל 2024 קיבלנו אותו בשיבא לצורך השתלת ריאה. מזלו של אותו בחור היה שחיברו אותו למכשיר אקמו, והוא היה ערני, עשה הרבה פיזיותרפיה, אפילו אכל תוך כדי שהוא מחובר למכונה, היה אופטימי מטבעו וזכה לתמיכה של המשפחה – כל אלה עזרו לו לשרוד, עד להשתלה המיוחלת. החייל נגמל מאקמו בסוף הניתוח, ואחרי שבועות בודדים חזר לחיק משפחתו.
מה לעשות או לא לעשות כדי שלא נזדקק להשתלת ריאות?
רק לא לעשן. רוב המחלות בגללן נדרשת השתלת ריאה הן אוטו-אימוניות.
לסיום, יש כבר לב מלאכותי. מתי תגיע ריאה מלאכותית?
ריאה מלאכותית היא חלום רחוק מאוד במדע – ריאה היא האיבר הכי קשה לחיקוי.
